El tratamiento adecuado del dolor precisa hoy en día de su medición tanto de la intensidad del dolor como de la respuesta terapéutica que producen los diferentes fármacos empleados. Sin embargo, esta práctica médica no se produce habitualmente en el paciente críticos.
En el paciente crítico, la evaluación de la analgesia y sedación deben realizarse por separado. La sedación profunda puede enmascarar el sufrimiento de un paciente haciendo difícil la identificación y el tratamiento del dolor, pero mantener a un enfermo en un estado de inconsciencia no significa que el paciente se encuentre confortable o sin dolor. Es por ello, que idealmente ha de valorarse el dolor y tratarlo antes de proceder a la sedación de los pacientes y así ahora intentamos cambiar el concepto de sedoanalgesia por analgosedación para recordar la importancia de tratar primariamente el dolor antes de proceder a sedar.
La evaluación del dolor consiste en objetivar un fenómeno fundamentalmente subjetivo. Los métodos más útiles de medición emplean la información proporcionada por el propio enfermo, pero las variaciones individuales en el umbral del dolor dificultan su evaluación, como podemos ver en el postoperatorio, en el que existe un grupo de pacientes que no requiere analgesia (10-20%) y otro que tiende a referir dolor en forma permanente (<10%). Establecer una dinámica de trabajo habitual con el paciente crítico con utilización de escalas de valoración del dolor, aumenta la analgesia administrada durante procedimientos dolorosos, disminuye las necesidades de sedantes e incluso reduce significativamente los días de ventilación mecánica y de estancia en las UCC.
Indice
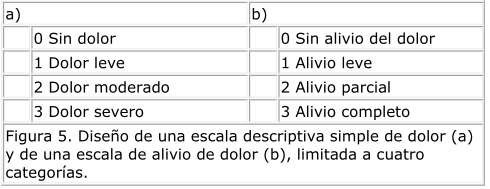
a) Escala descriptiva simple
Son escalas verbales que clasifican al dolor en 4, 5 o más categorías, como por ejemplo intenso, moderado, leve o ausente y que se confrontan con otras escalas del alivio producido por el tratamiento. Son escalas fáciles de usar y comprender por parte de los pacientes, establecen dos niveles «sin dolor” y «dolor máximo» en cada extremo. El paciente anota en la línea el grado de dolor que siente.
b) Escala visual análoga (EVA)
Consiste en una línea recta, habitualmente de 10 cm de longitud, con las leyendas «sin dolor” y “el peor dolor imaginable”. Tiene alta sensibilidad y es fácilmente reproducible. La forma en la que se presenta al paciente horizontal o vertical no afecta el resultado. La EVA es una escala de uso universal, por ser relativamente simple y ocupa poco tiempo. Tiene buena correlación con las escalas descriptivas. Un valor <4 en la EVA significa dolor leve o leve-moderado, entre 4 y 6 implica dolor moderado-grave, y un valor > 6 implica un dolor muy intenso.

c) Escala verbal numérica (EVN)
El paciente expresa su percepción del dolor desde el 0 (“no dolor”) al 10 (“peor dolor imaginable”. Puede ser hablada o escrita y es por ello, más útil en pacientes críticos o geriátricos. La EVN tiene una muy buena correlación con la EVA, con una menor incidencia de no respondedores.


Conocer los sistemas de medición del dolor en pacientes sin posibilidad de comunicación
El dolor y su respuesta fisiológica existen en el paciente comatoso, ya sea en el coma de origen estructural o de origen medicamentoso. Es por tanto, necesario e imprescindible en este tipo de pacientes evaluar y descartar la posible presencia de dolor. Se recomienda utilizar las respuestas fisiológicas y de comportamiento del paciente. Se han encontrado instrumentos para su utilización en la valoración del dolor del paciente adulto en situación crítica, y que tiene alteración de la comunicación verbal o cognitiva aunque ninguna se ha considerado todavía como una herramienta estándar.
1.- Behavioral Pain Scale (BPS)
Desarrollada por Payen et al, valora del 1-4 la expresión facial, la movilidad y conducta de las extremidades superiores y la presencia o no de lucha contra el ventilador. Esta escala de 12 puntos fue utilizada y validada en 30 pacientes críticos postquirúrgicos, aunque también ha sido validada sobre pacientes críticos médicos. La principal limitación de esta escala es que sólo estima si el estímulo producido es o no doloroso, teniendo poca utilidad para cuantificar la intensidad del dolor

2.- Critical-Care Pain Observation Tool (CPOT)
Desarrollada por Gélinas, incluye cuatro indicadores de comportamiento que son: la expresión facial, los movimientos del cuerpo, la tensión muscular y la adaptación al ventilador o la vocalización. La puntuación de cada indicador oscila entre 0 y 2, con un rango total de 0 a 8 puntos.

3.- La escala de Campbell
Está recomendada por algunos autores y por el grupo de trabajo de sedación de la Semicyuc para valorar el dolor en el paciente con incapacidad para comunicarse. Está diseñada no sólo para evaluar la presencia de dolor, sino para cuantificar su intensidad. Su graduación del dolor del 1 al 10 la hace más equiparable a las escalas usadas en los pacientes conscientes, pero no está validada en UCI y su uso está poco extendido.

4. Correlaciones fisiológicas
El dolor puede ir asociado a hipertensión arterial, taquicardia, sudoración, midriasis o lagrimeo. La taquicardia y la hipertensión arterial son los indicadores más precisos en los pacientes críticos con incapacidad para comunicarse, pero estos signos no son específicos y en ocasiones, un paciente con dolor puede tener una respuesta vagal. Además, el sufrimiento físico y psicológico es inadmisible!
5. Monitorización objetiva
En la actualidad no existe ningún monitor diseñado para la evaluación y cuantificación del dolor en el paciente crítico. Sin embargo, podemos extraer información de monitores diseñados para otros fines. En este sentido el uso del Índice Biespectral (BIS © ) diseñado para valorar la profundidad de la sedación, nos puede servir de ayuda. La presencia de electromiograma en la señal del BIS © puede alertarnos sobre la presencia del dolor; la contracción del músculo frontal es un reflejo («fruncir el ceño») que se activa con la presencia del dolor. Esta contracción puede ser detectada por los electrodos del BIS © en forma de electromiograma y por tanto su presencia, y sobre todo su disminución o desaparición tras la administración de un analgésico, puede orientar sobre la existencia o no de dolor.
Otros autores sugieren que frecuentes cambios de la numeración en el BIS © , no relacionados con cambios en la profundidad de sedación, pueden sugerir la presencia de dolor.